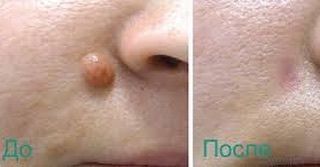
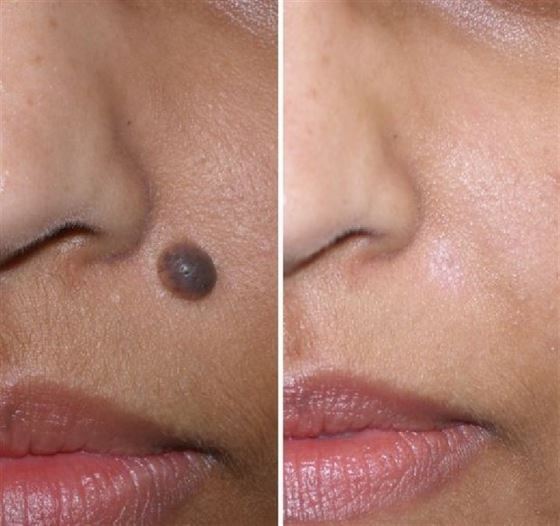
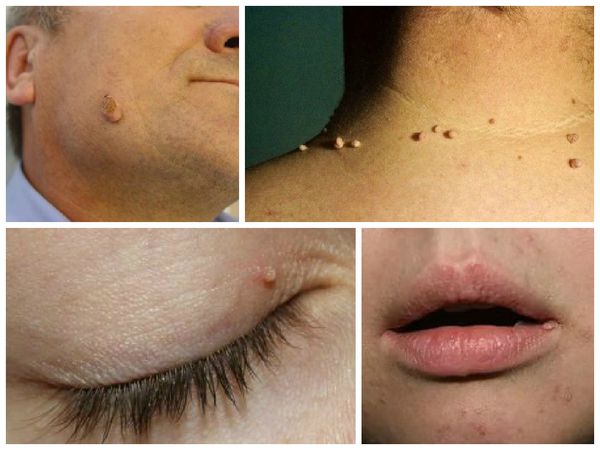
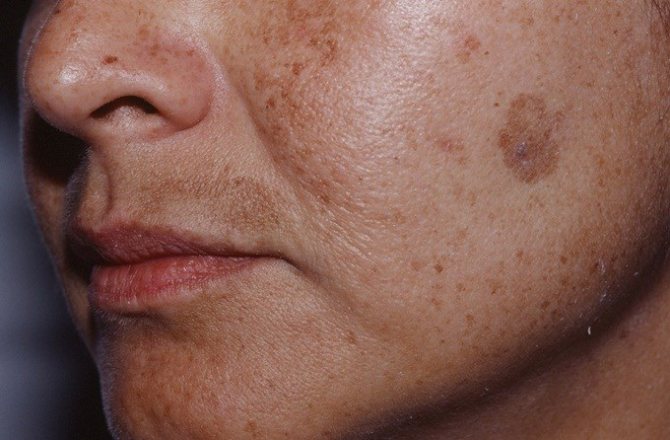
Доброкачественные пигментные новообразования кожи (родинки)
Содержание
- 1 Лечение сложного пигментного невуса В начало
- 2 Виды
- 3 Виды невусов
- 4 Профилактика малигнизации
- 5 Диагностика невусов
- 6 Причины появления
- 7 Причины появления невусов на теле
- 8 Диагностика невуса винное пятно
- 9 Виды и симптомы
- 10 Способы лечения
- 11 Лечение и профилактика
- 12 Хирургические методы удаления
- 13 Диагностика невуса
- 14 Лечение гигантского пигментного невуса
Лечение сложного пигментного невуса В начало
На настоящий момент существуют хирургические и альтернативные методы лечения сложных пигментных невусов. Выбор подходящей в каждом конкретном случае методики остается за специалистом и определяется двумя следующими факторами:
- Особенности невуса. Размеры, вид, уровень риска злокачественного перерождения;
- Наличие необходимого оборудования в клинике. В небольших заведениях практикуется лишь иссечение невуса при помощи скальпеля.
Хирургический метод
Хирургическое удаление сложного пигментного невуса с помощью скальпеля – один из наиболее распространенных и надежных методов лечения, не требующий специального оборудования. В большинстве случаев хирургическое удаление применяется для удаления крупных невусов. Хирургическое удаление невуса имеет три следующих недостатка:
- Рубцы и шрамы после операции;
- Необходимость удаления невуса и близлежащих тканей на 3-5 сантиметров вокруг;
- Необходимость общего наркоза при удалении невусов у детей.
В отдельных случаях неводермальные невусы крупных размеров удаляются специалистом частями. Хирургами почти не используется поэтапное иссечение невуса, так как еготравмированный оставшийся элемент может начать резкий рост или переход в меланому.
Хирургический метод
ВАЖНО: Сложный пигментный невус – доброкачественное образование, с вероятностью в 50-80% способное перерасти в меланому. Данный вид невуса требует наблюдения у онколога
Криодеструкция
Криодеструкция – методика, подразумевающая лечение путем замораживания невуса. После воздействия низких температур происходит отмирание пигментного пятна. Остается только корочка, под которой видна новая здоровая кожа. С целью проведения криодеструкции применяется жидкий азот и лед угольной кислоты – жидкости, быстро становящейся паром.
Метод криодеструкциине оставляет шрамов, а сама процедура почти не приносит боли и не подразумевает удаления обширных кожных участков. Несмотря на это, данный метод не всегда позволяет провести полное удаление невуса за один раз. Кроме этого, возможны повреждения кожи в ходе процедуры. Лечение невуса низкими температурами проводится специалистами в том случае, когда пятно небольшое, с поверхностным расположением без резких выступов.
Криодеструкция
Электрокоагуляция
Электрокоагуляция – методика, подразумевающая лечение путем прижигания и иссечения невуса высокими температурами. В ходе воздействия электронож прижигает кожную рану для остановки кровотечения. Кроме того, нет необходимости в удаление близлежащих тканей вокруг пятна. Несмотря на это, метод не позволяет удалять крупные невусы, а сама процедура требует анестезии для взрослых и наркоза для детей.
Электрокоагуляция
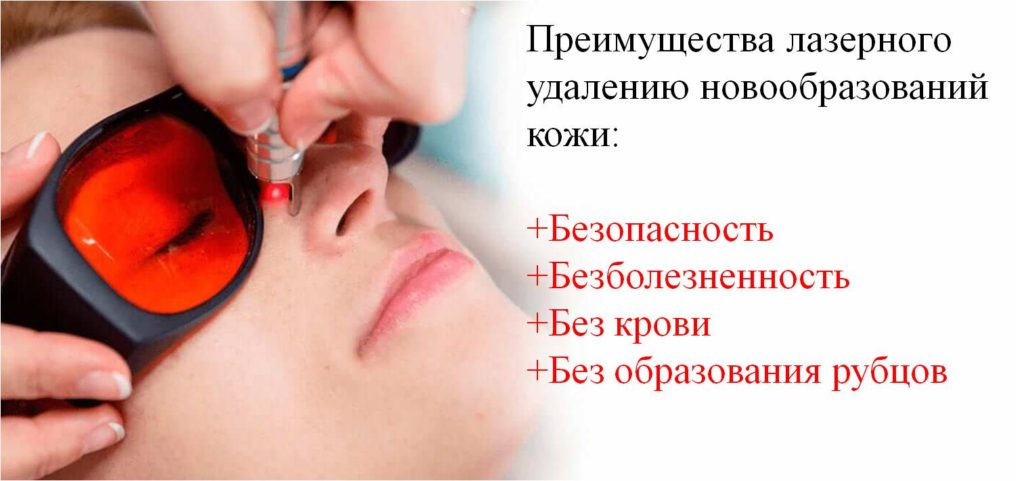
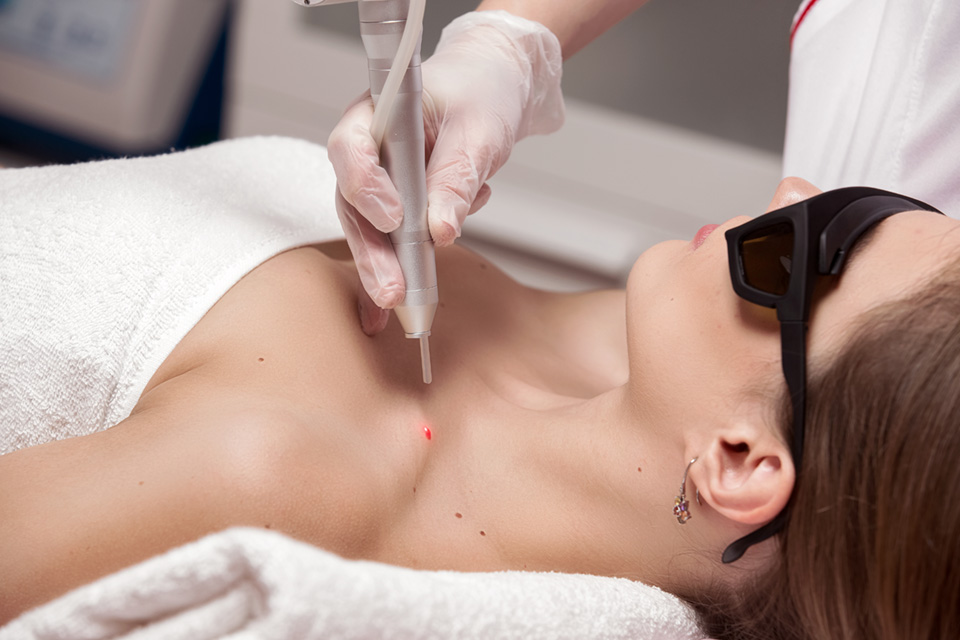
Лазерная терапия
Лазерное удаление невуса – методика, применяемая для удаления небольших образований на лице, шее и теле. Излучение лазера проникает глубоко в кожу, не выходя за границы обозначенной области воздействия. Процедура не приносит боли, после нее не остается рубцов, шрамов и ожогов, но удаление крупных невусов не всегда возможно, особенно если есть риск роста части пятна. Кроме того, на месте невуса после его удаления остается пятно крупного размера и белого цвета, не имеющее пигмента.
Лазерная терапия
Радиохирургические методы
В последнее время радиохирургические методики широко применяются в медицине по всему миру. Суть радиохирургии – в генерации пучка радиоволнового излучения,концентрирующегося лишь в зоне очага патологии без охвата близлежащих здоровых тканей.
Радиоактивное излучение, по словам специалистов, имеет следующее воздействие на невус:
- Рассечение кожи, удаление пигментного пятна;
- Образование несильного лучевого ожога, недостаточного для появления шрамов и рубцов, но останавливающего кровотечение;
- Дезинфекция раны за счет небольших доз радиации.
Стоит знать, что данный метод не применяется для удаления крупных образований.
Виды
Классификация меланоцитарных невусов по J. Bhawan (1979) в зависимости от происхождения:
|
Вид |
Подвиды |
|
Эпидермальные |
Интраэпидермальный, пограничный, сложный. В эту же группу входят еще особенные формы: веретеноклеточный или эпителиоидный, невус из баллонообразующих клеток, галоневус |
|
Дермальные |
Монгольское пятно, невус Ото, невус Ито и голубые |
|
Смешанные дермальные и эпидермальные |
Комбинированные |
|
Предшественники меланомы |
Врожденный, диспластический |
Образования эпидермального происхождения, как правило, являются приобретенными и возникают в подростковом возрасте.
Классификация по размерам:
- мелкие (0,5–1,5 см) – показано только наблюдение;
- средние (1,5–10 см) оптимальным является плановое хирургическое удаление новообразования;
- крупные (свыше 10 см) показана плановая паллиативная терапия (хирургическое лечение в связи с большой площадью показано не всегда);
- гигантские – захватывают одну или нескольких анатомических областей; показана только паллиативная терапия и наблюдение (хирургическое лечение не используются).
Виды невусов
С точки зрения механизма появления невусов их обычно разделяют на две большие группы:
- Врожденные родинки. Врожденные родинки меньше подвержены риску перерождения в меланому, но все равно относятся специалистами к предраковым состояниям. При остановке роста организма обычно останавливается и рост образования. К врожденным невусам принято относить и те родинки, которые были впервые замечены родителями или врачом в возрасте до 3 лет включительно. Считается, что до этого момента образования были настолько малы, что их попросту не обнаружили при рождении.
- Приобретенные родинки. Приобретенные родинки появляются на протяжении жизни человека под воздействием факторов, о которых говорилось выше. По статистике они больше подвержены риску малигнизации (злокачественного перерождения), нежели врожденные образования. Объяснить это можно тем, что само появление невусов является следствием воздействия внешних или внутренних факторов. Дальнейшее их влияние может поспособствовать и трансформации новообразования в рак.
Существуют следующие виды меланомонеопасных невусов:
- внутридермальный пигментный невус;
- папилломатозный невус;
- галоневус;
- монгольское пятно;
- фиброэпителиальный невус.
Внутридермальный пигментный невус
отсюда и название типа, «дерма» по-гречески – кожакак это происходит с некоторыми другими типамизлокачественное перерождение Внутридермальные невусы локализуются преимущественно в следующих частях тела:
- кожа шеи и горла;
- кожные складки у основания конечностей (в паховой или подмышечной области);
- под грудью (у женщин);
- кожа туловища или конечностей (крайне редко).
Фиброэпителиальный невус
Существуют следующие виды меланомоопасных невусов:
- голубой невус;
- пограничный пигментный невус;
- гигантский пигментный невус;
- невус Ота;
- диспластический невус.
Диспластический невус
врожденный диспластический синдромНа теле данный вид родинок располагается в следующих местах:
- верхняя часть спины;
- нижние конечности;
- задняя поверхность бедер (до копчика);
- паховые складки и кожа вокруг наружных половых органов;
- другие локализации (наблюдаются заметно реже).
встречаются даже рыжеватые и розовые образованияособенно при приобретенном варианте
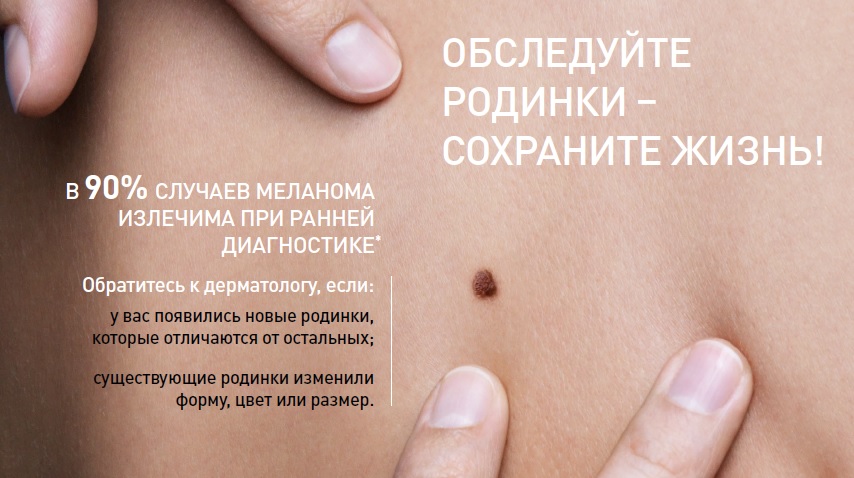
Профилактика малигнизации
Пигментные невусы могут малигнизировать из-за повреждения (например, пореза во время бритья), постоянного трения, воздействия на него ультрафиолета. У людей со светлым цветом кожи, голубыми глазами и светлыми волосами меланина меньше, но именно у них наиболее часто происходит злокачественное перерождение пятна. Причиной является то, что меланин защищает кожу от вредного воздействия ультрафиолета, поэтому смуглые от природы люди реже сталкиваются с раком кожи.
Чтобы не допустить злокачественного перерождения невуса, необходимо беречь его от травм, загорать на солнце в период наименьшей радиоактивности (до одиннадцати часов утра и после четырех часов вечера), реже ходить в солярии, использовать солнцезащитные средства с уровнем SPF не менее 50. Один раз в год следует посещать дерматолога, и периодически проводить самостоятельный осмотр родинок. Не стоит забывать, что если родинка здорова, но представляет собой косметический дефект, удалять ее можно только хирургически, а не в домашних условиях.
Диагностика невусов
в первую очередь, с меланомойВ диагностике невусов могут быть применены следующие виды обследования:
- сбор анамнеза (опрос пациента);
- визуальные данные;
- дерматоскопия;
- индикация изотопом фосфора;
- эхография;
- рентгенография;
- термометрия;
- биопсия.
Визуальные данные
Обнаруженные новообразования врач оценивает по следующим критериям:
- количество родинок;
- размер;
- локализация;
- цвет;
- консистенция;
- время появления;
- изменения со времени последнего осмотра.
На основании данных объективного осмотра доброкачественные и злокачественные образования можно различить следующим образом:
- образования более 1 см в диаметре чаще склоны к малигнизации;
- заострение краев родинки, потеря правильной формы и ее разрастание в стороны указывает на постепенное злокачественное перерождение;
- появление болевых ощущений или зуда в области невуса, который до этого не причинял неудобств;
- появление мелких узелков (чаще всего черных и плотных) на поверхности родинки;
- быстрое уплотнение, или, наоборот, размягчение невуса (не на фоне терапии);
- точечные кровотечения на поверхности родимого пятна или родинки (в том числе выделение сукровицы с образованием корочки);
- высыхание и шелушение поверхности невуса;
- выпадение волос из волосяных фолликулов (если таковые были на поверхности родинки);
- постепенная смена цвета (особенно, если в итоге окраска стала неравномерной);
- покраснение кожи и признаки воспаления вокруг родинки;
- появление мелких точечных образований вокруг невуса.
Биопсия
Существует два основных вида биопсии:
- Пункционная биопсия. Данная процедура подразумевает взятие фрагмента ткани с помощью специальной иглы. Клетки берутся точечно и в ограниченном количестве, поэтому информативность метода ограничена. Тем не менее, в большинстве случаев этого хватает, чтобы верно поставить диагноз и дать пациенту правильный прогноз относительно развития болезни. Процедура делается обычно под местной анестезией (обезболиванием).
- Тотальная эксцизионная биопсия. Данный метод можно отнести как к диагностическим, так и к лечебным мероприятиям. Дело в том, что при нем удаляется новообразование для последующего гистологического исследования. Точность данного метода наиболее высока, потому что врач имеет в распоряжении достаточно материала. Данный метод диагностики применим только по отношению к поверхностным невусам размером до 0,5 – 1 см. Удаление обычно производится под общим наркозом. Цель исследования родинки после ее удаления в том, чтобы обнаружить признаки перерождения в меланому. Если их находят, пациенту назначают курс химиотерапии, так как опухоль может появиться вновь.
масштабное иссечение тканей, ампутацииобщий анализ кровибиохимический анализ кровианализ мочи
Причины появления
Не всегда невусы – это предрасположенность по типу кожи или вследствие генетического фактора. Зачастую люди сами провоцируют их образование, подвергая себя тем самым опасным последствиям. К числу причин развития дополнительных родинок относят следующие факторы:
- Воздействие ультрафиолета – солнце или искусственный солнечный свет приводит к увеличению выработки меланоцитов. Меланоциты – это клетки кожи, которые и вырабатывают меланин. Его избыток приводит к скоплению в виде невуса.
- Гормональные и эндокринные нарушения – если у человека происходит сбой гормонов или работы щитовидной железы, меланоциты становятся более чувствительны. В результате меланоциты также увеличиваются в количественной выработке.
- Наличие дерматических заболеваний – образование рубцов, волдырей и прочих наростов приводит к повреждению и видоизменению меланоцитов.
- Прием антибиотиков и прочих видов лекарств, которые поспособствовали снижению иммунитета. Сниженный иммунитет теряет должный контроль над выработкой меланоцитов.
- Наследственность – наследственный фактор связан с наличием изменений в функции меланоцитов. Зачастую подобные «патологии» передаются по наследству.
Нередко невусы увеличиваются количественно только визуально – люди не могут отличить при визуальном осмотре родинки от пигментных пятен. А пигментные пятна в этом случае развиваются в большинстве примеров – видоизменение меланоцитов или их повреждение нередко приводит к образованию различных пигментных пятен, которые по виду схожи со знаменитыми родинками.
Причины появления невусов на теле
Невусы или родинки, как их называют в народе, представляют собой доброкачественные новообразования, появляющиеся на теле человека в результате нарушения выработки и распределения меланина.
Основными причинами возникновения наростов считаются следующие:
Наследственная предрасположенность к появлению новообразований.
Нарушение распределения меланина под кожей. Этот пигмент отвечает за окрас кожного покрова. При воздействии солнечных лучей он изменяет оттенок кожи.
Травмы кожного покрова.
Длительное и регулярное нахождение на открытых солнечных лучах.
Расстройства гормонального фона.
Врожденные дефекты развития кожного покрова.
Вирусные и инфекционные заболевания
Особенно важно выявление в организме вируса папилломы человека. В большинстве случаев он провоцирует появление папиллом, но при мутации определенных штаммов возможна активизация процессов образования невусов.
Длительный прием сильнодействующих препаратов, особенно гормональных.
Хронические заболевания кожного покрова в острой стадии.
Одна или несколько причин провоцирует появление одиночных или множественных новообразований на разных участках тела.
Диагностика невуса винное пятно
Диагностика, как правило, не представляет особых трудностей ввиду достаточно характерных внешних проявлений данного образования. Одним из критериев диагностики является витропрессия (надавливание на невус предметным стеклышком, под которым тот будет несколько терять свой окрас), другим – усиление яркости пятна на фоне крика или плача ребенка.
При сомнительных состояниях и дифференциальной диагностике с гемангиомой возможно проведение дерматоскопии и биопсии, которые помогут окончательно определиться с патологией.
В редких случаях невус Унны сочетается с поражением головного мозга и зрительного аппарата. В связи с этим рекомендуется проходить обследование у невропатолога и окулиста.
В случае выявления гемангиомы, которая является доброкачественной опухолью сосудистого происхождения, необходимо проведение консультации с с целым рядом специалистов для исключения поражения внутренних органов. Важным фактором является то, что при отсутствии поражения внутренних органов гемангиома может пройти самопроизвольно.
Виды и симптомы
Единственной классификации невусов не существует, большинство врачей различают на:
-
Внутридермальный пигментный невус кожи – располагается преимущественно на шее, в паховой и подмышечной областях. Зачастую возникает в детстве, локализуясь внутри кожи. Выглядит как пигментированное пятнышко размером в несколько миллиметров, склонности к разрастанию нет. Перерождение в злокачественное образование наступает редко и только под влиянием провоцирующих факторов.
- Папилломатозный пигментный невус – это выступающее над кожей образование, от розового до коричневого цвета, с зернистой поверхностью. Мягкое и безболезненное на ощупь. Зачастую локализуется на волосистой части головы, иногда встречается на туловище и конечностях. В течение жизни пациента может медленно расти, превращение в злокачественную опухоль наблюдается крайне редко.
-
Гигантский пигментный невус – всегда врожденный, располагается преимущественно на шее, щеках и туловище. Представляет собой массивную, выступающую над кожей опухоль диаметром от 3-5 см до 45-50 см. Цвет варьирует от серого до коричневого. На поверхности могут располагаться глубокие борозды и мелкие бородавки, часто наблюдается активный рост волос. Примерно в 10 % случаев происходит перерождение в злокачественные опухоли.
- Галоневус – появляется зачастую вследствие снижения иммунитета, представляет собой округлое образование, выступающее над поверхностью кожи. Локализуется на туловище и конечностях, редко – на лице и слизистых оболочках. Характерный признак – ободок бледного цвета, расположенный вокруг основания. Размер образования – 2-3 мм, ширина ободка – до 5 мм. Поражения зачастую множественные, в рак кожи переходят редко, иногда исчезают без лечения.
- Монгольское пятно – врожденный невус, локализующийся в на коже крестца и ягодиц. Представляет собой плоское гладкое пятно размером от 2-3 см до 10-15 см, различной степени пигментации. У ребенка невус темнее, с возрастом он бледнеет и мало отличается по цвету от нормальной кожи. Не перерождается и не требует лечения.
- Фиброэпителиальный невус – бывает как врожденным, так и приобретенным, поражает все части тела, но чаще всего локализуется на лице. Представляет собой круглое образование размером от 3-4 миллиметров до нескольких сантиметров. Цвет варьирует от светло-розового до красного. При пальпации невус мягкий, но эластичный, боли нет. Образование может медленно расти в течение всей жизни, переход в злокачественную форму возникает редко.
-
Голубой невус – выступающее над кожей образование размером до 1 см с четкими границами, зачастую возникающее в течение жизни. Выраженной локализации нет, цвет варьирует от темно-синего до фиолетово-черного. При травматизации или неудачном удалении может перерождаться в злокачественную опухоль – меланому.
- Пограничный пигментный невус – врожденный, но может проявляться в первые годы жизни. Чаще всего располагается на коже кистей и стоп. Новообразование незначительно выступает над поверхностью кожи, размеры от 5-6 мм до 1-1.5 см. Цвет от фиолетового до черного, иногда встречается неравномерное окрашивание от центра к периферии. Довольно часто перерождается в злокачественные формы, особенно при повреждении или после продолжительного нахождения на солнце.
-
Невус Ота – одно или несколько сливающихся пятен синюшно черного цвета. Локализуется только в области лица – на скуле или по краю глазной орбиты. Образование зачастую врожденное, поражает только представителей монголоидной расы. Может вызывать изменения конъюнктивы и пигментизацию склеры, а в тяжелых случаях – слизистой оболочки губ и твердого неба.
- Дисплатический невус – в 50 % случаев врожденная патология, может наблюдаться у нескольких членов семьи. Образования чаще всего множественные, размером до 5 мм, с плоской поверхностью. Располагаются преимущественно в паху, на спине, бедрах и вокруг половых органов. Цвет от светло-коричневого до черного, иногда наблюдается неравномерное окрашивание. Высокая вероятность трансформации в раковую опухоль.
Способы лечения
Обратите внимание! Никогда не начинайте лечение винных пятен до полового созревания. Данные образования склонны к самопроизвольному исчезновению, не оставляя после себя каких-либо следов
Применение криодеструкции или, тем более, хирургического удаления в детском возрасте может привести к формированию грубых рубцов и асимметрии лица. Начинать лечение следует только после старта полового созревания.
К способам удаления пламенеющего невуса относят лазеротерапию и криодеструкцию. Хирургическое удаление в последнее время не применяется ввиду оставления после себя достаточно грубых рубцов, что неприемлемо ввиду особенностей расположения невуса.
Криодеструкция применяется в более зрелом возрасте, у взрослых, при образованиях относительно небольших размеров. В противном случае также возможно появление рубца после удаления винных пятен.
Лазерное удаление – наиболее оптимальный вариант лечения. За счет своей высокой точности и малой травматичности возможно устранение средних и больших пятен без формирования рубцовой ткани и последующего натяжения кожи с целью устранения дефекта.
Лечение и профилактика
Выделяем три основных варианта лечения:
- удаление;
- народная терапия;
- профилактика, если удаление не было выполнено.
Удаление.
По показаниям:
- возможность озлокачествления;
- озлокачествление;
- косметический дефект.
Вот несколько способов удаления:
- иссекаем измененные ткани (иссекаем скальпелем, врач вырезает все клетки, изменившие свой цвет и небольшой участок здоровой кожи (от одного до трех сантиметров). Под анестезией (она зависит от локализации и самих размеров невуса). После того, как невус удалили, со временем на его месте возможно наблюдать образование рубца).
- замораживаем ткани (показано для тех пятен, которые не затрагивают глубокие слои кожи. Так как метод заключается в следующем: мы замораживаем родимое пятно, благодаря этому клетки дальше не могут делиться и увеличиваться в размерах, и удаляем, не затрагивая кожу. Огромные плюсы данной техники составляют: отсутствие боли и шрамов в конечном итоге).
- обработка лазером (плюсом данной техники является то, что ни обезболивать, ни иссекать ткани не нужно. Из невуса выпаривается вся жидкость. И на его месте остается маленькая родинка. Минусы: операция длиться по времени очень долго, возможно перерождении родинки обратно в невус. В связи с этим, советуется после выпаривания – удалять и родинки).
- применение электрокоагулятора (если невус маленьких размеров. Клетки умирают под воздействием электрического тока. Чем – то напоминает обработку лазером).
Народной терапии.
Применяют средства, которые обладают дезинфицирующим, противовоспалительными свойствами, а также оказывают самое важное воздействие: прижигают родимое пятно. Лекарства наносят на очищенную кожу до пяти раз в сутки
Процедура болезненная. Желательно после процедуры пораженное место смазывать жирными маслами, для устранения болевого эффекта. Какие же средства народная терапия рассматривает в качестве лечения :
Лекарства наносят на очищенную кожу до пяти раз в сутки. Процедура болезненная. Желательно после процедуры пораженное место смазывать жирными маслами, для устранения болевого эффекта. Какие же средства народная терапия рассматривает в качестве лечения :
- лимонный сок;
- сок чистотела;
- карандаш ляписа;
- различные аптечные препараты, в составе которых растительные компоненты.
Если родинка не была удалена по каким – либо причинам, чтобы избежать рака, необходимо проводить ряд профилактических мер, например:
- ограничить контакт с солнечными лучами (на улице, прекратить посещать солярии);
- избегать сухости кожи (детские крема, лосьоны и тд.);
- если есть какое – либо заболевание кожи – немедленное его лечение;
- защищать кожу от механических травм;
- защищать свою кожу от контакта с химическими веществами;
- вести здоровый образ жизни (отказаться от всех вредных привычек,
- заняться спортом и прогулками по вечерам);
- повышение иммунитета (приём витаминов).
Помните, Ваше здоровье в Ваших руках. Если уже произошло, что на теле Вы заметили невус, не тяните, а как можно скорее обратитесь к врачу для полноценного исследования и постановке диагноза.
https://youtube.com/watch?v=4q_FgHF7-II
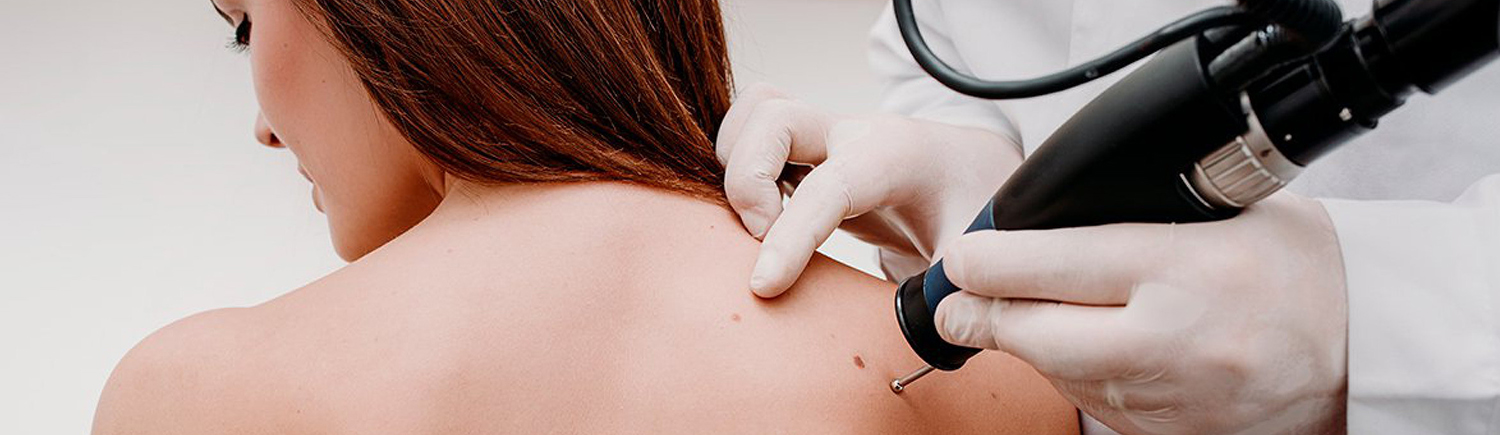
Хирургические методы удаления
Невусы больших размеров или предвещающие опасность развития меланомы удаляются. Проведение операции происходит несколькими способами:
- Хирургическое иссечение – простая хирургическая операция по удалению новообразований, позволяющая убрать как малые, так и большие родинки. Операция оставляет после себя небольшой шрам.
- Криодеструкция – замораживание невуса, клетки которого в замороженном виде перестают размножаться и погибают. Далее следует удаление отмерших клеток, что не оставляет рубцов на кожных покровах. Процедура безболезненна и проводится под местной анестезией в определенных случаях.
- Удаление лазером – действует подобию криодеструкции, только клетки невуса усыхают под воздействием лазера, отчего погибают и отпадают. Лазер в большинстве случаев рекомендуется к использованию при наличии большого количества невусов на теле человека. На месте воздействия остается небольшой рубец, но только при наличии большого размера родинки.
- Электрокоагуляция – то же выпаривание клеток, что и при использовании лазера, только здесь применяется электрический ток. Используется для удаления большого количества невусов, но небольших размеров.
Что лучше использовать для удаления невусов для индивидуального случая, подскажет врач, но только после тщательного и комплексного обследования.
Диагностика невуса
Перед врачом, который осуществляет диагностику невуса, стоит ряд важных задач:
- установить разновидность невуса и определить возможности его лечения;
- вовремя распознать начало процесса озлокачествления пигментного пятна;
- определить показания к проведению дополнительных методов диагностики.
Во время расспроса врач должен установить важные подробности:
когда появился неводермальный невус: особенно важно, имеется ли он с рождения, или возник с возрастом;
как образование вело себя в течение последнего времени: увеличивалось ли в размерах, изменяло ли цвет, контуры, общий внешний вид;
проводилась ли ранее диагностика и лечение, каков был результат: для этого врачу необходимо предоставить соответствующие выписки и справки.
метод люминесцентной микроскопии
компьютерная диагностикаЛабораторная диагностикаонкомаркеры
Лечение гигантского пигментного невуса
Специалисты сходятся во мнении, что наилучшим способом лечения гигантского пигментного невуса является его полное удаление. Причем такая операция должна проводиться в раннем возрасте. В противном случае есть риск разрастания образования. Однако решение о назначении операции в любом случае принимается исходя из показателей. Необходимо учитывать сразу несколько важных критериев, таких как возраст человека, размеры невуса, состояние здоровья пациента, а также тот факт, что после операции не исключено назначение инвалидности.
В случае если по каким-то показателям проведение операции в настоящий момент невозможно, больной должен регулярно обследоваться у дерматолога и у онколога раз в три месяца.
Операция заключается в обширном иссечении поврежденной зоны, при этом захватывается не только весь невус полностью, но и небольшой участок здоровой кожи, расположенный рядом с краями образования. В некоторых случаях одномоментно удалить невус не представляется возможным, тогда специалисты прибегают к поэтапному воздействию на пятно. После иссечения проводится процедура кожной пластики.