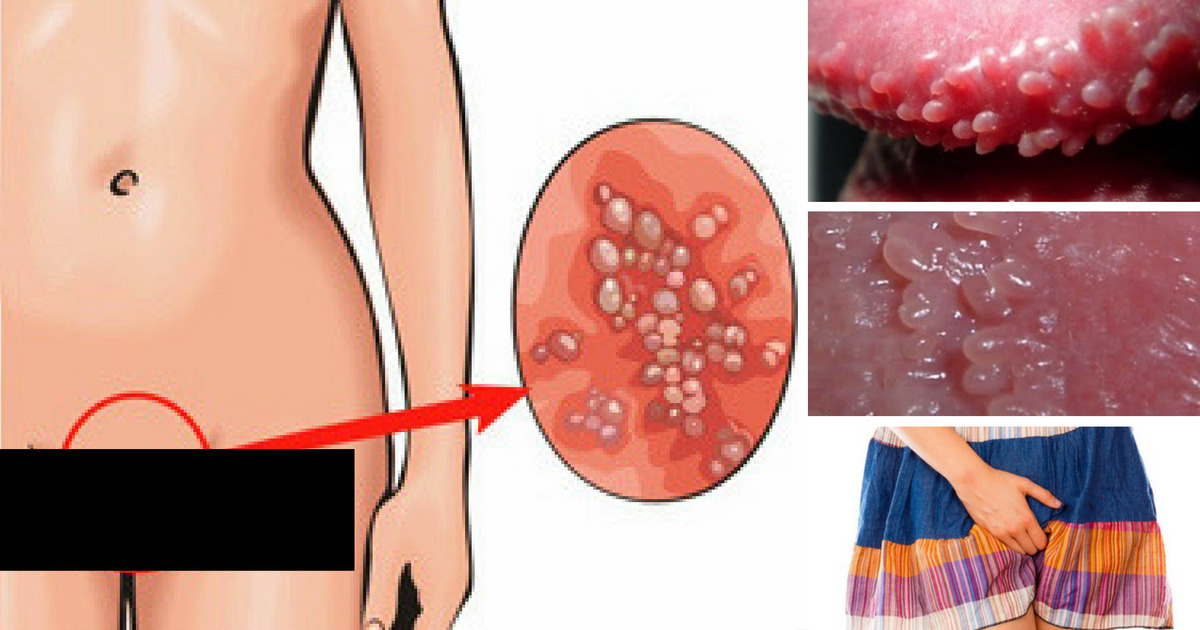
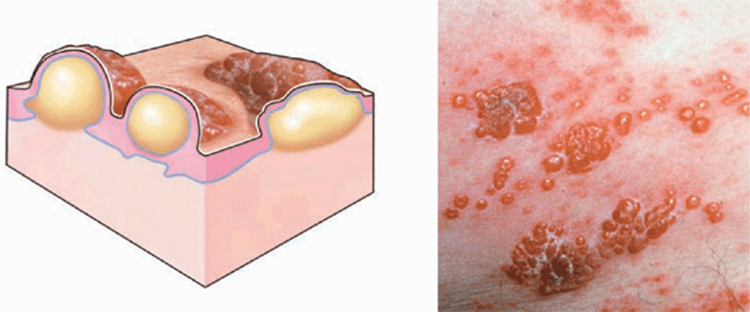
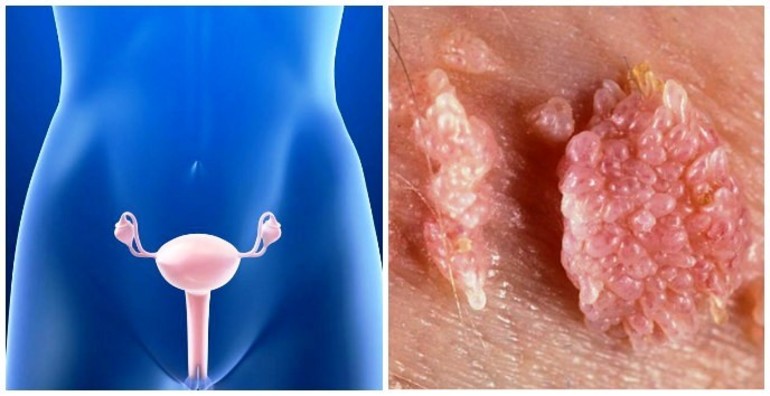
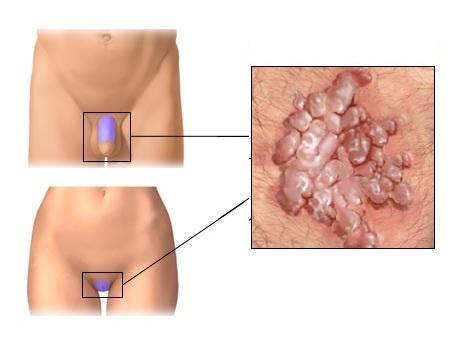
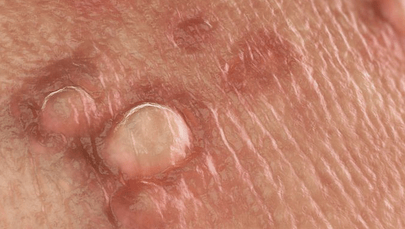
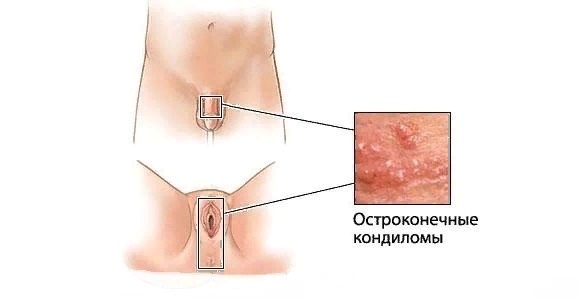
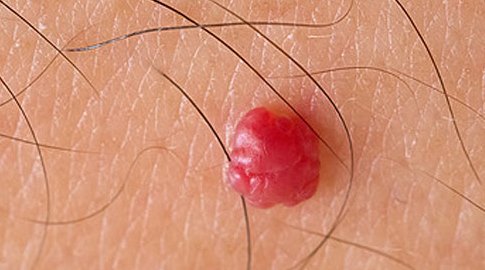
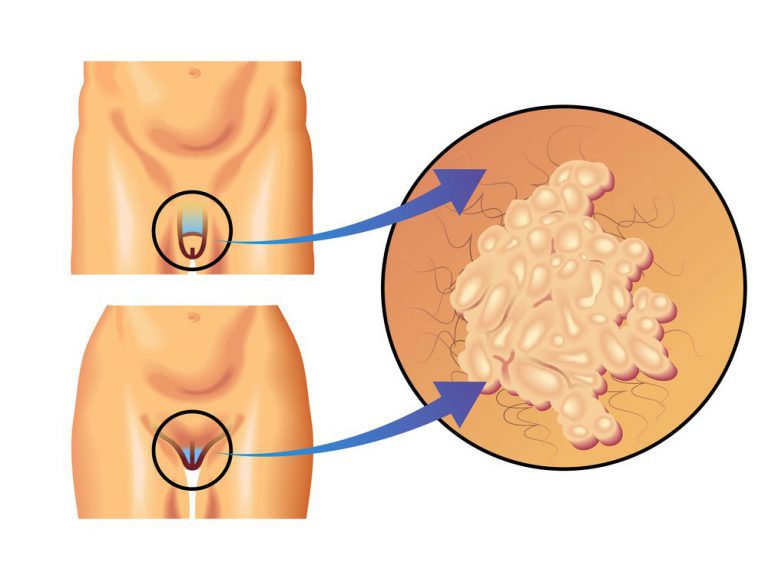
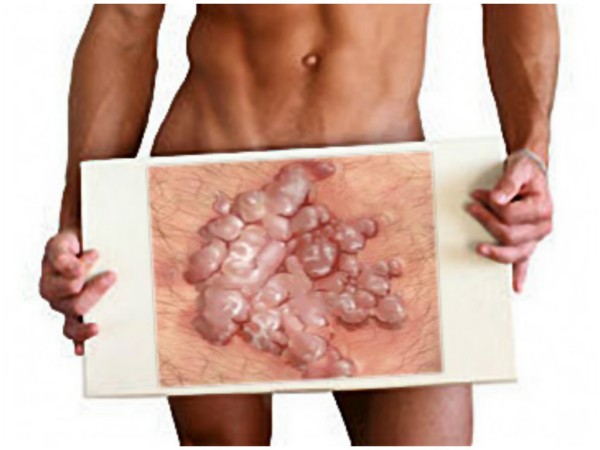
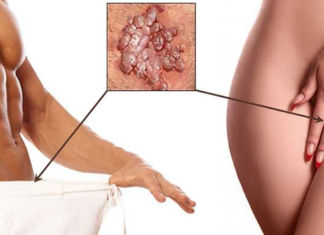
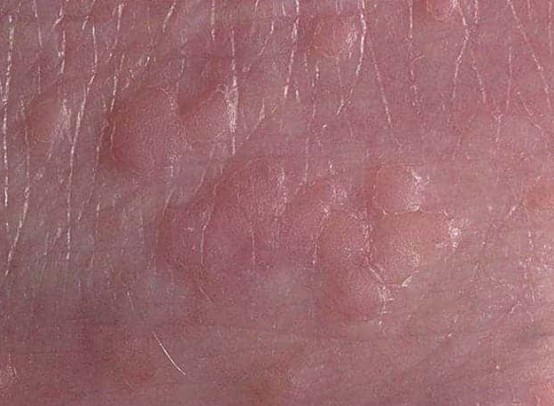
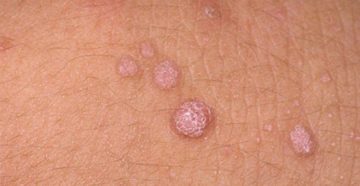
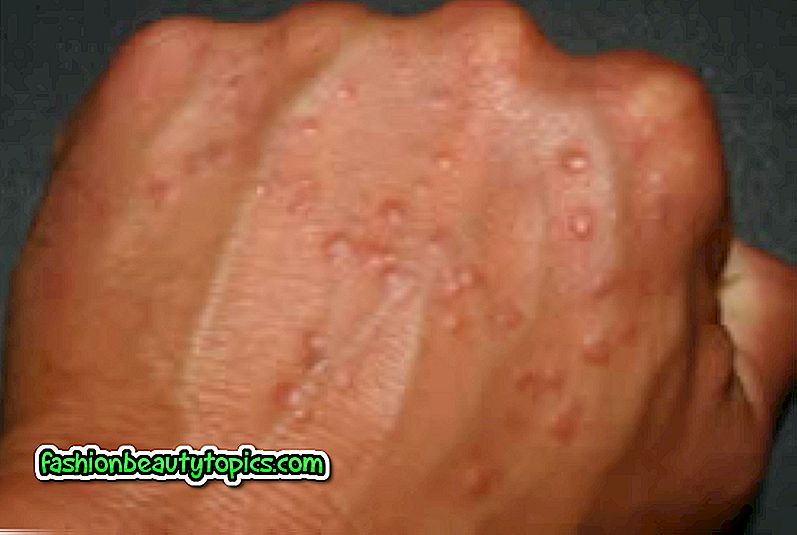
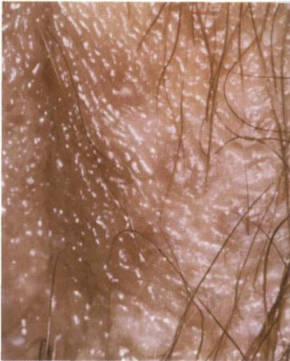
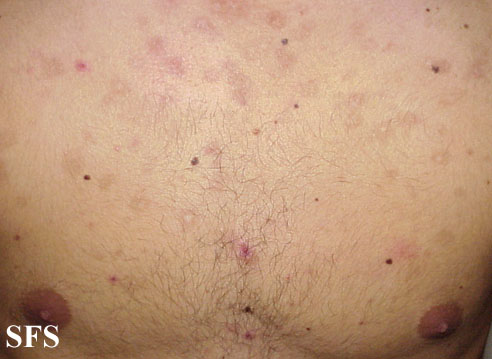
Широкие кондиломы
Содержание
- 1 Методы лечения
- 2 Лечение кондилом
- 3 Причины возникновения
- 4 Медикаментозная терапия
- 5 Причины возникновения
- 6 Белый налет после удаления кондилом
- 7 Отличие кондилом от плоскоклеточного рака
- 8 Когда нужно обратиться к врачу? Диагностика кандиломавируса
- 9 Плоская кондилома: диагностика
- 10 Методы лечения
- 11 Симптомы
- 12 Пути попадания в организм и факторы риска
- 13 Диагностика
- 14 Плоские кондиломы у мужчин
Методы лечения
проведение кольпоскопии
Современная медицина предлагает большой арсенал процедур, методов, лекарственных препаратов, которые помогут, довольно быстро, избавиться от остроконечных кондилом. Существует ряд физиотерапевтических процедур, безболезненно и эффективно удаляющих неприятные кондиломы у женщин. Среди них, наиболее популярными являются следующие:
- криодеструкция. Суть данного метода заключается в процессе замораживания выступающих наростов с помощью жидкого азота. В результате такого воздействия наступает некроз тканей и папиллома отпадает самостоятельно;
- лазеротерапия – облучение пораженного места лазерным светом, который разрушает клетки новообразований;
- электрокоагуляция – процесс прижигания кондилом электрическим током постоянного или прерывистого воздействия;
- радиоволновая хирургия – бесконтактное операционное вмешательство, которое производиться с использованием радиоволнового ножа, излучающего радиоволны и таким образом удаляющего поврежденные ткани и новообразования (широко используется во время операций на шейке матки).
Данные процедуры широко используются в лечении кондилом. Однако, помимо перечисленных методов, можно использовать и лекарственные препараты, которые также эффективны. Среди основных средств, используемых в медицинской практике для выведения генитальных бородавок, используется Папилайт – препарат, изготавливаемый из натурального сырья. В его состав входят натуральные масла, экстракты лечебных растений и другие биологически активные вещества. Помимо угнетения развития вирусных штаммов, данное лекарство усиливает работу местного иммунитета. Применять средство «Папилайт» нужно 2-3 раза в день. Наносить препарат необходимо тремя заходами, используя для этого 3 разные насадки.
Эффективными лекарственными средствами являются также:
- Солкодерм – препарат, в состав которого входят уксусная, щавелевая, молочная и азотная кислоты.
- Можно использовать Папилюкс. Это средство обогащено природными компонентами, маслами, а также имеет в себе некоторые виды щелочей: натрий гидрооксид, калий гидрооксид. Благодаря такому составу средство щадяще влияет на кожу, при этом довольно быстро помогает вывести кондиломы.
- Хорошо зарекомендовала себя мазь Веррумал. В ее составе имеется салициловая кислота, которая оказывает антисептический, кератолитический (подсушивающий) эффект. Наносить средство нужно специальной кисточкой 2-3 раза на день.
Остроконечные кондиломы у женщин можно выводить с помощью обычной салициловой мази, которая предназначена для удаления бородавок с тела. Однако, стоит помнить, что самостоятельно назначать себе лечение опасно. Необходимо обязательно проконсультироваться у врача.
Лечение кондилом
Для пациента важно не только избавиться от кондилом, но также:
- не допустить их повторного появления
- избежать озлокачествления процесса
- не заразить половых партнеров
В нашей клинике проводится не только удаление вегетаций, но и консервативная терапия.
Она направлена на элиминацию вируса папилломы.
Его выведение позволяет избежать развития опасных осложнений, в первую очередь интраэпителиальных неоплазий и цервикального рака.
Специфических препаратов для уничтожения вируса или подавления его репликации не существует.
Поэтому используются две группы препаратов:
- иммуномодуляторы
- противовирусные средства общего действия
Используются как местные, так и системные лекарства.
Обычно клиническое течение папилломавирусной инфекции определяется иммунологической реактивностью организма.
Если у человека нормально функционирует иммунитет, то у него не появляются кондиломы даже в случае инфицирования ВПЧ.
Организм быстро избавляется от вируса.
Это происходит в течение нескольких месяцев.
Человек даже не знает, что в его организме был этот вирус.
Если же отмечаются сбои в работе иммунной системы, кондиломы появляются.
У большинства заразившихся их не много.
Образования не достигают больших размеров.
У некоторых пациентов при ВПЧ появляются крупные вегетации.
Они могут быть множественными.
Чаще всего это результат слабого иммунитета.
Но его можно восстановить при помощи препаратов.
Для этого человек идет к иммунологу, сдает анализы.
Врач определяет, какие нарушения в работе иммунной системы имеют место.
Затем он проводит целенаправленную коррекцию, исходя из данных лабораторных исследований.
Период восстановления иммунитета может продолжаться несколько месяцев.
Такое лечение позволяет снизить риск рецидива кондилом.
В большинстве случаев человек избавляется от вируса за несколько месяцев, поэтому ему больше не приходится опасаться появления возможных онкологических осложнений.
При появлении кондилом в аногенитальной зоне, обратитесь в нашу клинику.
Здесь работают опытные дерматовенерологи и иммунологи.
Они не только быстро и безболезненно удалят все образования на половых органах, но и помогут вылечиться от папилломавирусной инфекции.
При появлении признаков остроконечных кондилом обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Причины возникновения
 Кондиломы этого типа часто являются единственным симптомом сифилиса. Палочка при половом акте или другом тесном соприкосновении с зараженным человеком проникает в дерму и, повреждая кровеносные сосуды, внедряется в лимфу и кровь пациента. В месте поражения сосудов образовываются небольшие тромбы. Далее трепонема оказывает разрушительное действие на ткани, где происходит видоизменение и отмирание клеток. С кровью возбудитель попадает во внутренние органы, где продолжает свое разрушительное действие на организм человека.
Кондиломы этого типа часто являются единственным симптомом сифилиса. Палочка при половом акте или другом тесном соприкосновении с зараженным человеком проникает в дерму и, повреждая кровеносные сосуды, внедряется в лимфу и кровь пациента. В месте поражения сосудов образовываются небольшие тромбы. Далее трепонема оказывает разрушительное действие на ткани, где происходит видоизменение и отмирание клеток. С кровью возбудитель попадает во внутренние органы, где продолжает свое разрушительное действие на организм человека.
Бледная трепонема настолько живуча, что даже если ее атакуют клетки иммунной системы (лимфоциты, фагоциты и макрофаги), то она не погибает, а остается вполне жизнеспособной. Более того, поглощенная фагоцитом трепонема продолжает существование. Возбудитель не погибает и вне организма человека, находясь в окружающей среде продолжительное время. Поэтому сифилисом несложно заразиться, пользуясь одним полотенцем или посудой с зараженным.
Медикаментозная терапия
Для лечения кондилом вульвы назначают следующие препараты:
- Препараты интерферона – Циклоферон, Генферон, Виферон, Кипферон и прочие. Как правило, назначают суппозитории, которые можно использовать вагинально или ректально. Циклоферон применяют в виде таблеток или инъекций по схеме. Интерфероны начинают принимать перед удалением и продолжают после. Курсы лечения, как правило, длительные и могут продолжаться 3-6 месяцев.
- Индукторы интерферона – Кагоцел, Изопринозин и прочие. Лекарства способствуют выработке эндогенного интерферона, так как при заражении вирусом папилломы человека происходит угнетение его выработки.
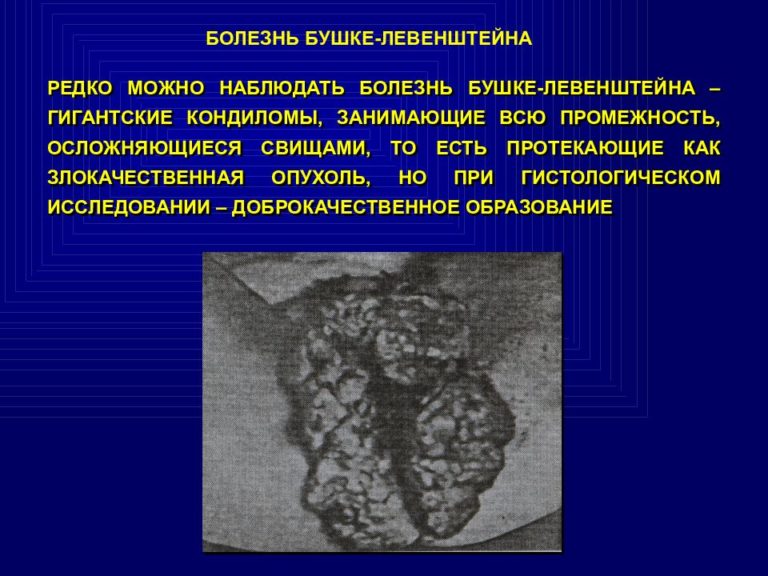
- Иммуностимуляторы – синтетические и препараты тимуса (Ликопид, Тималин, Полиоксидоний и другие). Применяются при рецидивирующем папилломатозе, гигантской кондиломе Бушке-Левенштейна.
- Противовирусное лечение проводится чаще всего препаратом Панавир.
- Местное лечение осуществляют линиментом Циклоферона, гелями Алдара, Панавир, Вартоцид.
- Лечение сопутствующей инфекционной патологии осуществляется антибактериальными медикаментами, местными антисептическими средствами.
- После основного лечения обязательно проводится длительный курс восстановления нормальной микрофлоры половых путей препаратами, содержащими лакто- и бифидобактерии.
- Витаминотерапия: витамины группы В, антиоксидантные комплексы, омега 3 кислоты.
Зачастую эффективность использования иммуномодулирующего лечения приближается к 50%. В таких случаях можно подойти к вопросу избавления от половых бородавок радикально, а именно применить хирургические физические методы удаления.
Применение лазера и жидкого азота в лечении вирусных образований вульвы ограничено. Такими способами лечат единичные образования, так как иссечение элементов на слизистых оболочках чревато развитием местных осложнений в некоторых случаях.
Среди физических методов широко применяется фотодинамическая терапия. Суть метода заключается в том, что пациентка принимает препараты фотосенсибилизаторы, а после проходит местное лечение светом определённой длины волны. Сенсибилизатор применяется как местно, так и внутрь. Препараты, применяющиеся для фотодинамического лечения способны избирательно накапливаться в тканях образования. Далее, проводится облучение кондилом вульвы светом, длина волны которого соответствует максимуму поглощения препарата. Источником света является лазерное оборудование. Фотосенсибилизатор в кондиломах поглощает свет и возникает фотохимическая реакция, в ходе которой образуется большое количество свободных радикалов. Ткани вирусных элементов вульвы начинают некротизироваться и отмирать.
Половая жизнь на время лечения исключается, так как вирусы папилломы человека могут попасть на ткани шейки матки.
После удаления кондилом вульвы интимную гигиену следует проводить мягкими щадящими средствами: Саугелла, мыло Эпиген, гели с маслом чайного дерева.
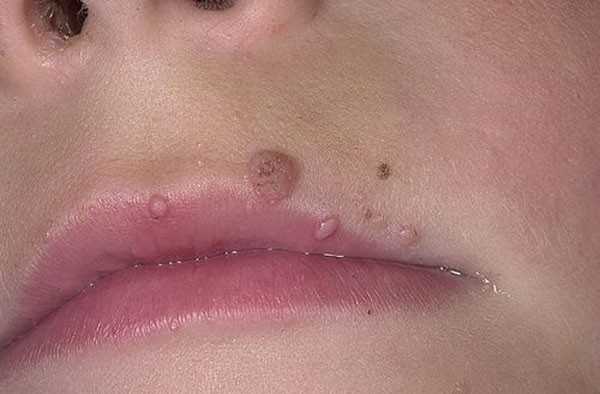
Широкие кондиломы лечат противосифилитическими средствами.
Кондиломы вульвы представляют опасность в аспекте их озлокачествления, если они инициированы вирусами папилломы человека 6 и 11 типов. Своевременно вылеченные новообразования – это гарантия онкологической безопасности женской репродуктивной сферы. Для профилактики рецидива вирусных образований следует регулярно посещать гинеколога, проходить курсы иммуномодуляции, лечить половые инфекции, использовать барьерные средства контрацепции, укреплять иммунитет здоровым питанием. Вакцина Гардасил защищает здоровых женщин от инфицирования ВПЧ 6 и 11 типа и возникновения кондилом.
Причины возникновения
Заражение не всегда требует прямого контакта. При обследовании сексуальных партнеров вирус обнаруживается у обоих. Папилломавирус носит доброкачественный характер, при благоприятных условиях способен перерождаться в злокачественную опухоль. Это причина для обязательного удаления выростов на коже, невзирая на их локализацию и размеры. Остроконечные кондиломы у женщин образуются чаще, чем у мужчин.
Причины появления:
- сниженный иммунитет;
- рецидивирующий кандидоз;
- воспаления мочеполовой системы;
- половой контакт без средств защиты.
В группе риска женщины старше 25 лет, без постоянного партнера, ведущие активную половую жизнь. После заражения пройдет минимум 2 месяца, а максимум 9, когда появятся первые симптомы. Иногда латентный период длится годами, вирус никак себя не проявляет.
Белый налет после удаления кондилом
Некоторые женщины жалуются на налёты или белые выделения после удаления кондилом.
Есть несколько вариантов, что это может быть.
1. Струп.
Формируется после лазерного удаления.
Вначале имеет белый или серый цвет.
В дальнейшем образуются бурая корочка.
Но это происходит в течение нескольких дней.
Вполне нормальная реакция, которая не является поводом для переживаний.
2. Гной.
Является признаком инфекционных осложнений.
Наиболее вероятно его появление, если удалялась кондилома хирургическим методом или жидким азотом.
Но может появиться и при других способах удаления, если пациент не соблюдал рекомендаций врача и не слишком бережно относился к ранке.
Занести туда инфекцию легко.
Обычно это делается при отдирании корочки, либо если человек принимает ванну.
Корочка размягчается, отходит, открывается ранка, и туда может быть занесена инфекция.
Всегда при этом появляются дополнительные симптомы: болезненность, отек, покраснение, локальное нагревание тканей.
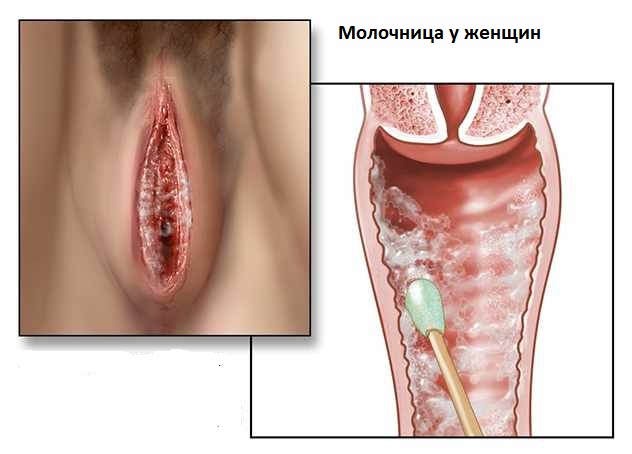
3. Молочница.
Если у женщины удалили кондиломы во влагалище, после процедуры может развиться молочница.
Это может быть результатом приема антибиотиков, если они назначены.
Их иногда используют после хирургического удаления крупных кондилом.
Кроме того, у папилломавирусной инфекции общие причины.
Поэтому они часто возникают одновременно.
Оба возбудителя инфекций передаются половым путем.
Оба заболевания манифестируют на фоне сниженного иммунитета.
4. Сопутствующая ЗППП.
Например, это может быть гонорея.
Тогда появляются желтые или белые выделения из уретры либо половых путей.
Заболевания развиваются независимо друг от друга.
Но у них общий путь передачи (половой).
Поэтому от одного человека вы могли заразиться и гонококковой, и папилломавирусной инфекцией.
Возможно, гонорея у вас давно, но она протекала в хронической форме.
Удаление аногенитальных бородавок могло привести к её обострению.
Для исключения подобных ситуаций всех пациентов, которые обратились к венерологу с признаками кондилом, обследуют и на другие половые инфекции.
Отличие кондилом от плоскоклеточного рака
Плоскоклеточный рак — одна их самых частых злокачественных опухолей кожи и слизистых оболочек. Остроконечные кондиломы могут возникнуть как предраковое состояние: вирус папилломы человека меняет ДНК клеток кожи. Это вызывает мутации, что со временем может привести к раку.
Расположение плоскоклеточного рака — кайма губ, слизистая рта, гортань, трахея и бронхи, шейка матки, головка полового члена, анус.
Существует две формы плоскоклеточного рака: опухолевая и инфильтративно-язвенная.
Отличия плоскоклеточного рака от остроконечных кондилом:
-
Для опухолевой формы рака характерно образование плотного узла с широким основанием. Остроконечные кондиломы мягкие на тонкой «ножке»
-
Поверхность плоскоклеточного рака бугорчатая, покрыта чешуйками. С течением времени поверхность изъязвляется и переходит в инфильтративно-язвенную форму
-
Инфильтративно-язвенная форма также характерна образованием плотного узла, но отличительной чертой от кондилом являются эрозии на поверхности образований
Для точной диагностики врач берет биопсию образований с кожи или слизистой.
Только благодаря диагностике можно быть уверенным, что нарост на коже или слизистой является кондиломой, а не раковой опухолью
Все кожные болезни имеют похожие друг на друга симптомы. Можно выявить общие признаки у остроконечных кондилом и с другими болезнями:
- беспигментной меланомой
- гигантской опухолью Бушке
- блестящим лишаем
- красным плоскоклеточным лишаем
- сиригомами
- кистами сальных желез
- эритроплазией Кейра
- мягкой фибромой
- чесоточной лимфоплазией
- волосяной кистой
Но заболевания и нормальные состояния, рассмотренные в этой статье, нужно отличать от остроконечных кондилом в первую очередь. Перепутав кондиломы с чем-то другим, можно запустить болезнь, и лечение будет неэффективным или даже вредным.
Внешний вид у остроконечных кондилом довольно характерный. Опытный специалист может сразу сказать, что образование является остроконечной кондиломой. Но всегда есть «подводные камни». Чтобы не перепутать кондилому с другой болезнью, требуется тщательный осмотр и несколько анализов.
Точный диагноз и вовремя начатое лечение сводят к минимуму такие страшные осложнения, как рак кожи или слизистых. Подробнее об осложнениях читайте в статье «Последствия ВПЧ».
Перепутав кондиломы с чем-то другим, можно запустить болезнь, и лечение будет неэффективным или даже вредным
назад к разделу «Вирус Папилломы Человека»
Записаться на прием к венерологу
Когда нужно обратиться к врачу? Диагностика кандиломавируса
При первых неприятных признаках рекомендуется незамедлительно обратиться к специалисту, так как в дальнейшем кондиломные новообразования могут прогрессировать и принять злокачественную форму. Посещение гинеколога поспособствует установке факта наличия болезни и поможет определить стадию развития.
Методы исследований:
- Кольпоскопия (вульвоскопия). Визуальный метод диагностики с помощью специальных инструментов, позволяющих определить наличие даже мелких кондилом.
- Уретроскопия – исследование мочеиспускательного канала.
- Мазок на микрофлору. Забор биологического материала производится с помощью специального мазка из цервикального канала с дальнейшим изучением содержимого в лабораторных условиях. Метод помогает определить природу происхождения новообразования.
- Исследование крови на определение специфических маркеров иммуноглобулина.
- ПЦР-диагностика (полимеразная цепная реакция). Позволяет установить вид новообразования, а также установить участки в ДНК, подверженные вирусному воздействию.
При необходимости могут назначаться дополнительные виды исследований, позволяющих точно определить форму и характер патологического процесса для назначения в дальнейшем адекватной терапии.
Плоская кондилома: диагностика
Обязательна диагностика и лечение обоих партнеров.
- наружный осмотр
- кольпоскопия – визуальная диагностика шейки матки с помощью оптического увеличения
- цитология мазков под микроскопом с классификацией (1, 2 – норма, 3 класс назначение гистологии, 4, 5 классы подтверждают наличие атипичных клеток). Обнаруживаются измененные папилломавирусом клетки койлоциты, дискератоциты
- дерматоскопия
- аноскопия
- уретроскопия
- гистологический метод, биопсия берется прицельно, с мест поражения
- ПЦР крови, мазков со слизистых, соскобов с идентификацией типа возбудителя, применяется при малосимптомных или бессимптомных папилломавирусных инфекциях
- ДНК-гибридизация выявляет высокий уровень инфекции
- PAP – тест, окрашивание шеечных мазков по Папаниколау
- анализы на ВИЧ
- кровь ИФА на сифилис, дифференциальная диагностика от сифилитической широкой кондиломы (белые или серые разрастания, похожие на плоские кондиломы вирусной этиологии)
- гепатит В и С
- мазки на онкоцитологию
- иммунограмма
- ректороманоскопия (при озлокачествлении)
Методы лечения
Для лечения кондилом используются следующие лекарственные средства:
- Антибиотики. Лечение заболеваний, передающихся половым путем, направлено на устранение возбудителя инфекции в организме. При сифилисе применяются водорастворимые пенициллины (Бициллин), цефалоспорины (Цефотаксим) и макролиды (Эритромицин). Препараты вводят внутримышечно каждые 3 часа.
- Средства местного действия. Для удаления кондилом у женщин используются свечи, обладающие антисептическим и заживляющим действием.
- Иммуностимуляторы (Виферон). Повышают эффективность антибактериальной терапии, нормализуют функции иммунной системы, ускоряют процесс выздоровления.
Сифилитические кондиломы небольших размеров не доставляют пациенту неудобств и исчезают после прохождения медикаментозного лечения. Однако наросты больших размеров нужно удалять хирургическим путем. Для этого используют:
- Криодеструкцию. Нанесение жидкого азота способствует отмиранию и последующему отторжению тканей новообразования.
- Электрокоагуляцию. Наросты удаляются с помощью высокочастотного тока.
- Прижигание химическими препаратами. Для устранения кондилом используются средства на основе кислот и щелочей.
- Классические хирургические вмешательства.
Применение антибиотиков требует строгого соблюдения периодичности, поэтому терапию нужно проводить в стационарных условиях.
Симптомы
После проникновения возбудителя в организм инкубационный период может длиться от нескольких месяцев до нескольких лет. Спусковым механизмом к появлению первых признаков могут стать:
- периоды длительных стрессов и нервных перенапряжений;
- соблюдение жесткой диеты;
- беременность;
- первый год жизни ребенка (постоянные недосыпы и кормление грудным молоком);
- курс антибиотикотерапии;
- гормональные скачки.
Любой угнетающий фактор, оказывающий ослабление защиты организма, может ознаменовать переход к активной стадии вируса.
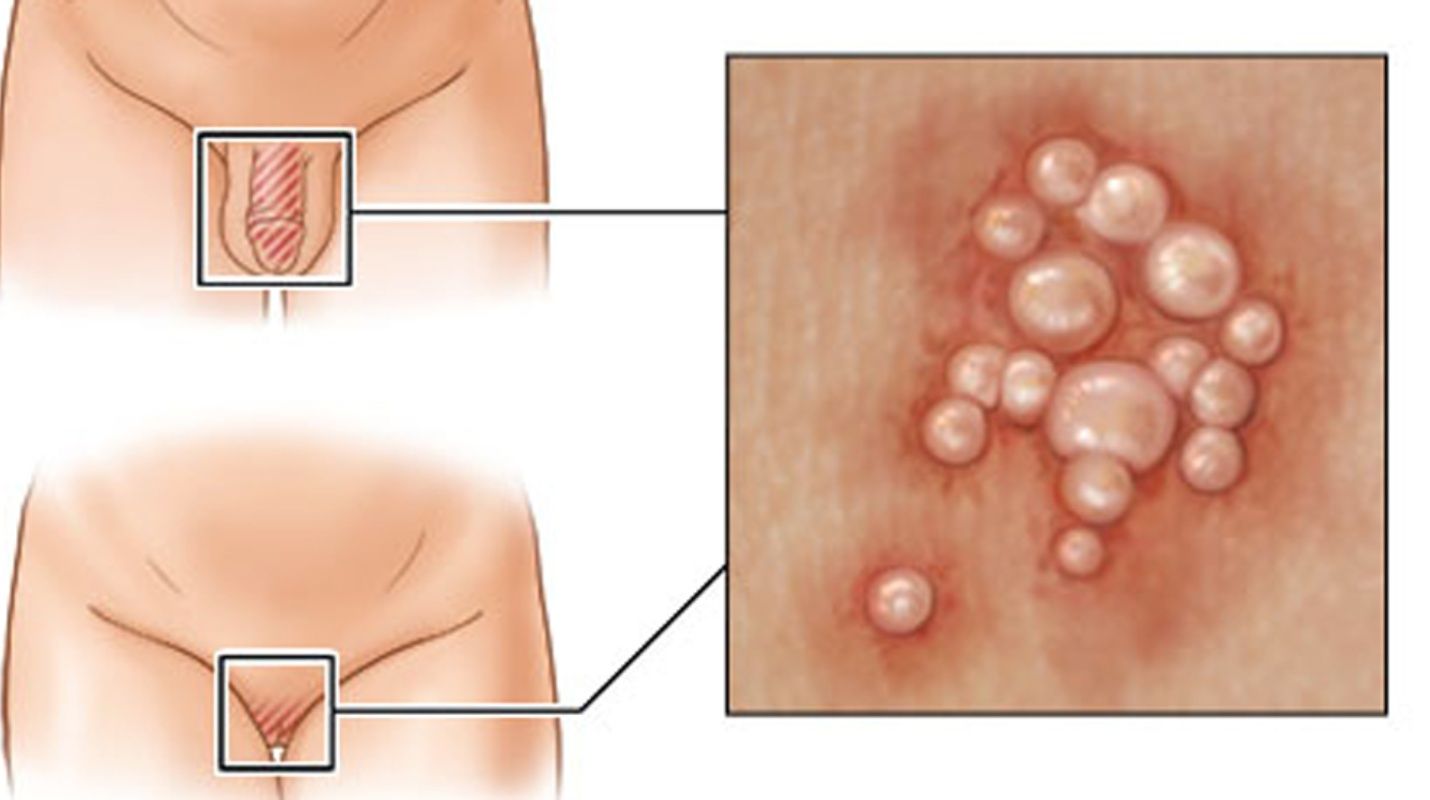
Развитие кондилом происходит по такой схеме:
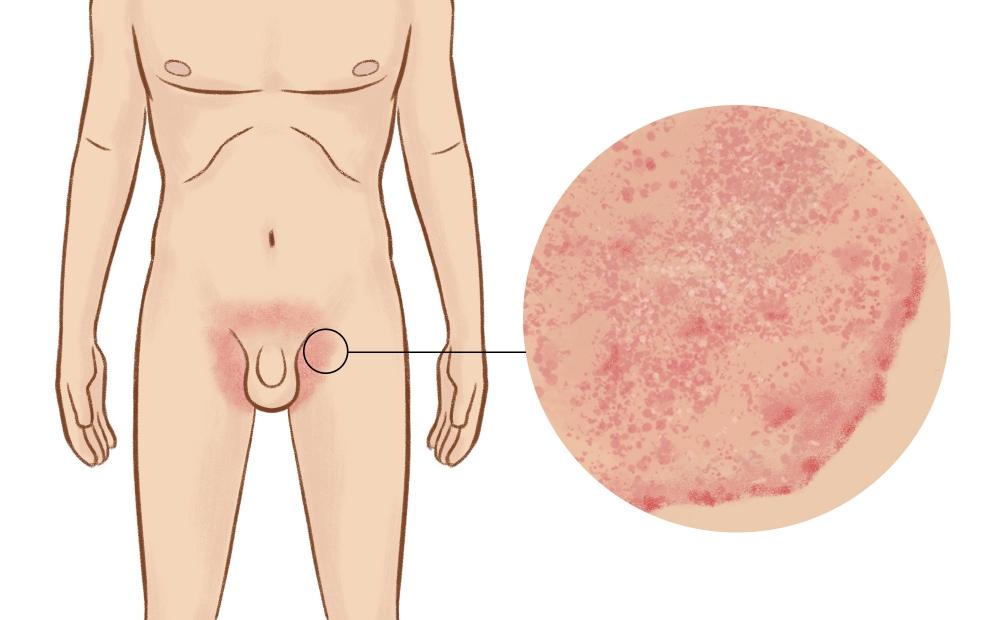
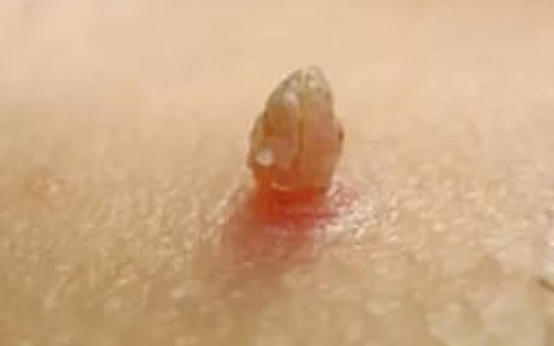
- появление незначительной гиперемированности в очаге поражения, возникновение зуда;
- развитие сыпи с небольшими бугорками;
- рост бугорков до 0,5-0,6 сантиметров в длину;
- появление в близлежащих областях новых выростов и их развитие.
Формирование плоских и остроконечных кондилом происходит стремительно и завершается за несколько часов. К моменту их формирования зуд и жжение утихают. При очень интенсивном росте столбика вверх иногда наблюдается острый дефицит питания нарастающих тканей, вследствие чего ножка отсыхает и отпадает.
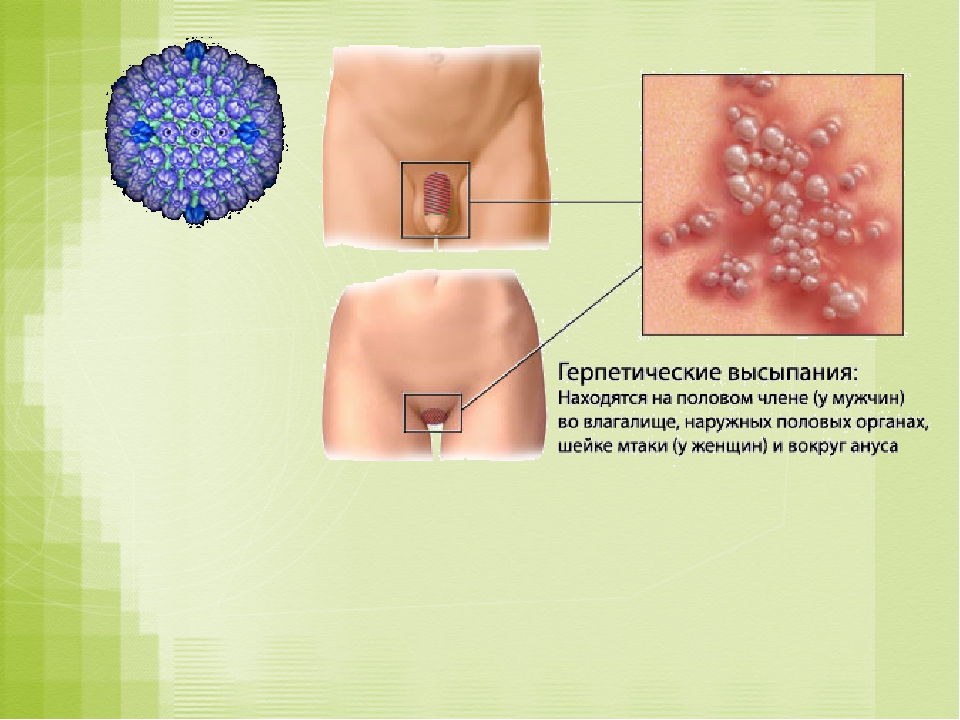
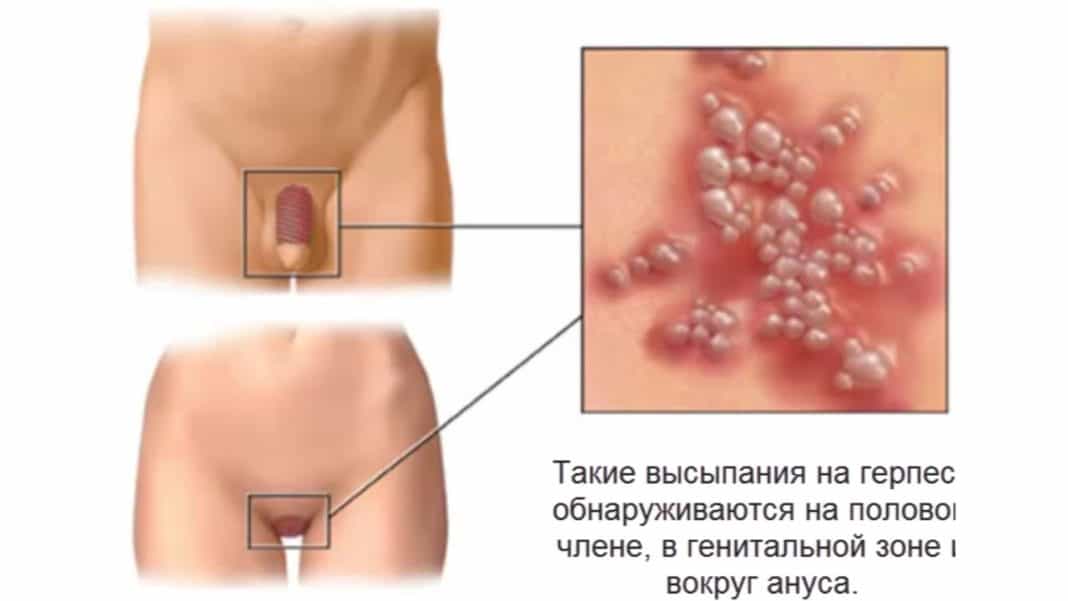
Места появления кондиломных наростов зависят от того, каким штаммом заражена женщина:
- вульва;
- внутренний просвет уретры;
- клитор;
- вход во влагалище;
- область промежности;
- шейка матки;
- малые половые губы;
- задний проход.
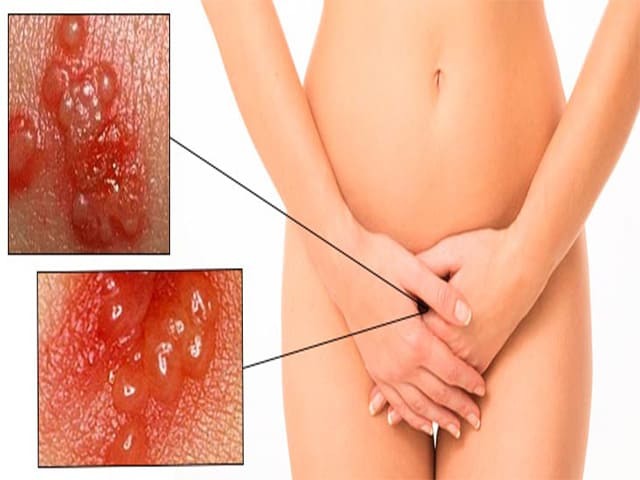
Внутренние и наружные половые органы — классические места появления первичных симптомов кондиломатоза. В большинстве случаев такая локализация служит причиной значительных болей во время секса. Выросты на наружных половых органах заставляют женщину испытывать комплексы и стеснение перед партнером, что вынуждает ее временно отказаться от половых контактов.
Если структуры появились одиночно, то дискомфорта может не наблюдаться, но в тяжелых случаях присоединяются такие проявления:
- сильное жжение в очаге поражения;
- ощущения инородного предмета в промежности;
- появление неприятного запаха от места разрастания.
Иногда развиваются признаки значительной интоксикации: слабость, головокружение и головная боль, повышение температуры тела.
После значительных физических нагрузок, пробежек и длительных прогулок все неприятные ощущения усугубляются.
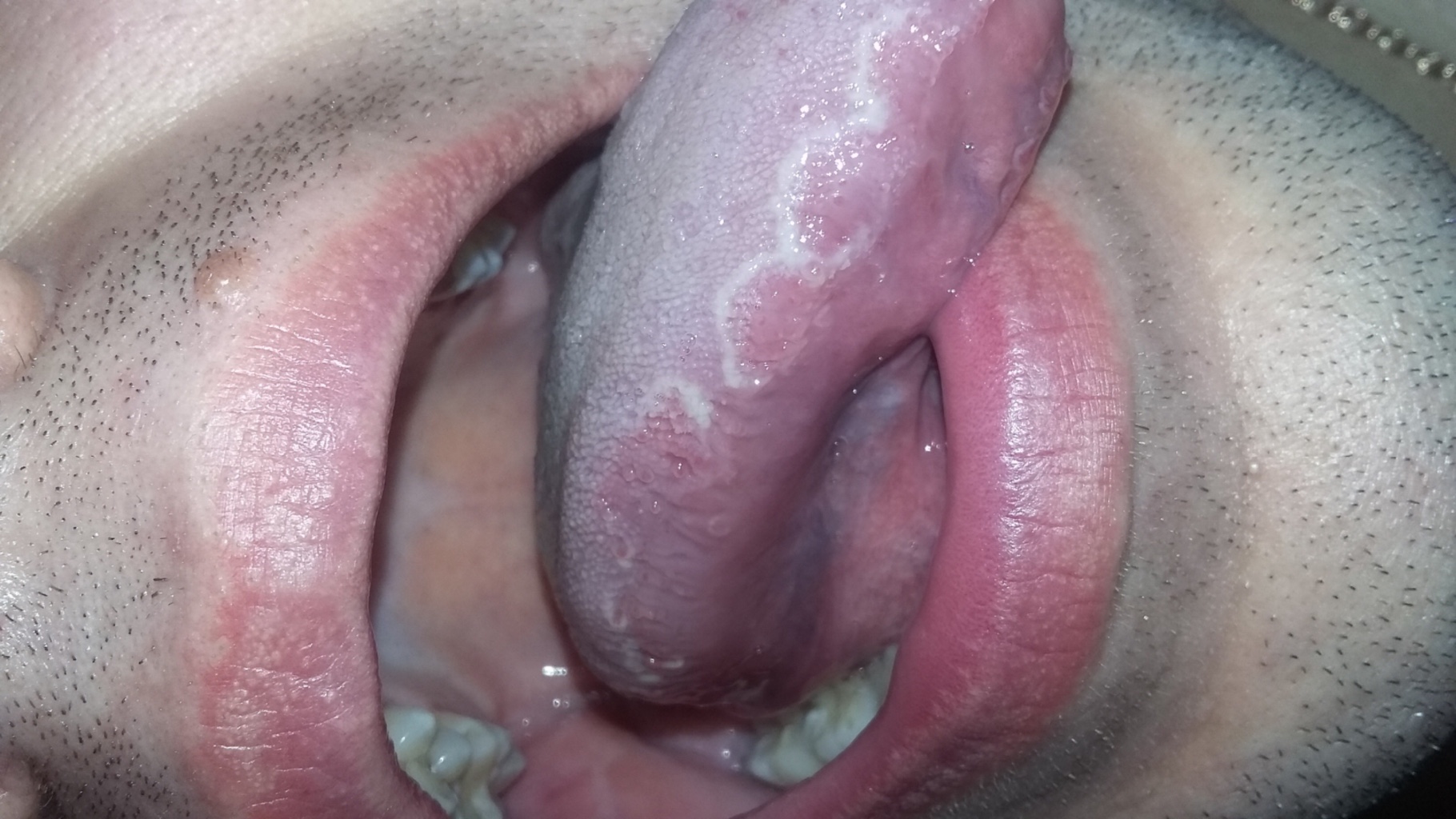
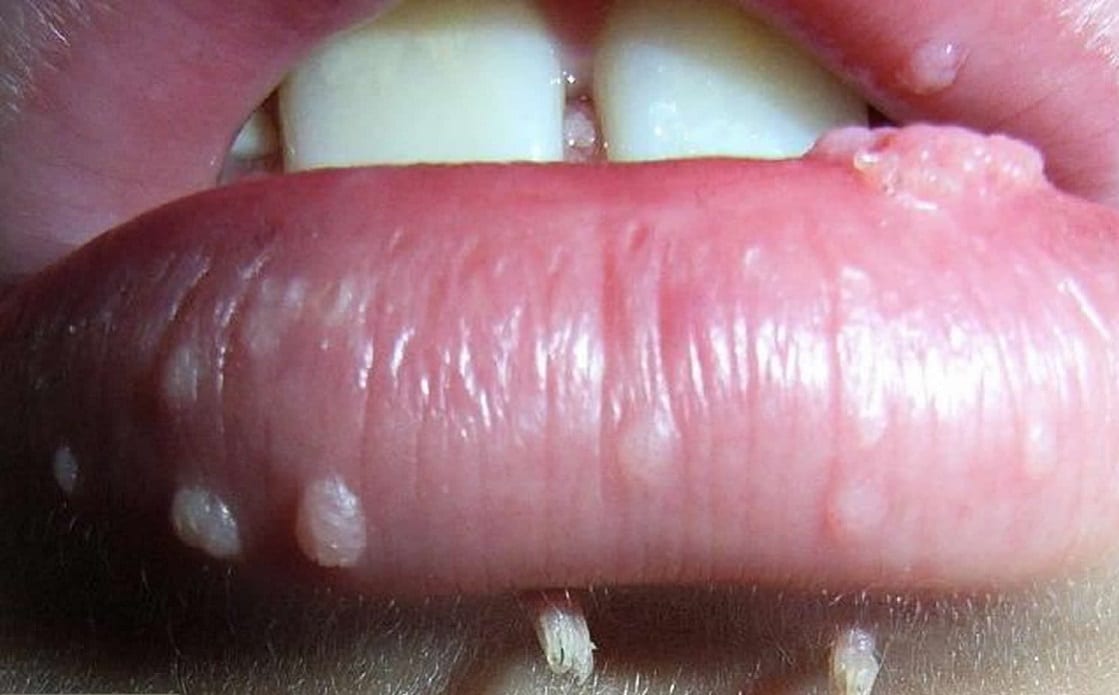
Редко их образование происходит на слизистом эпителии ротовой полости, в горле и на слизистой глаз, что мешает полю зрения. При локализации в мочеиспускательном тракте возникает сильное разбрызгивание струи мочи, жжение и боль во время мочеиспускания.
Если кондиломатозные структуры разрастаются обширными группами в прямой кишке, то процесс дефекации становится болезненным, во время прохождения каловых масс выросты нередко повреждаются и кровоточат. Такие образования наблюдаются преимущественно после заражения посредством анального секса.
Если очаги поражения инфицировались вторично патогенными бактериями, то язвы становятся болезненными, имеют резкий гнилостный запах и долго не заживают.
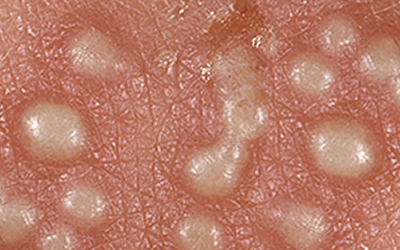
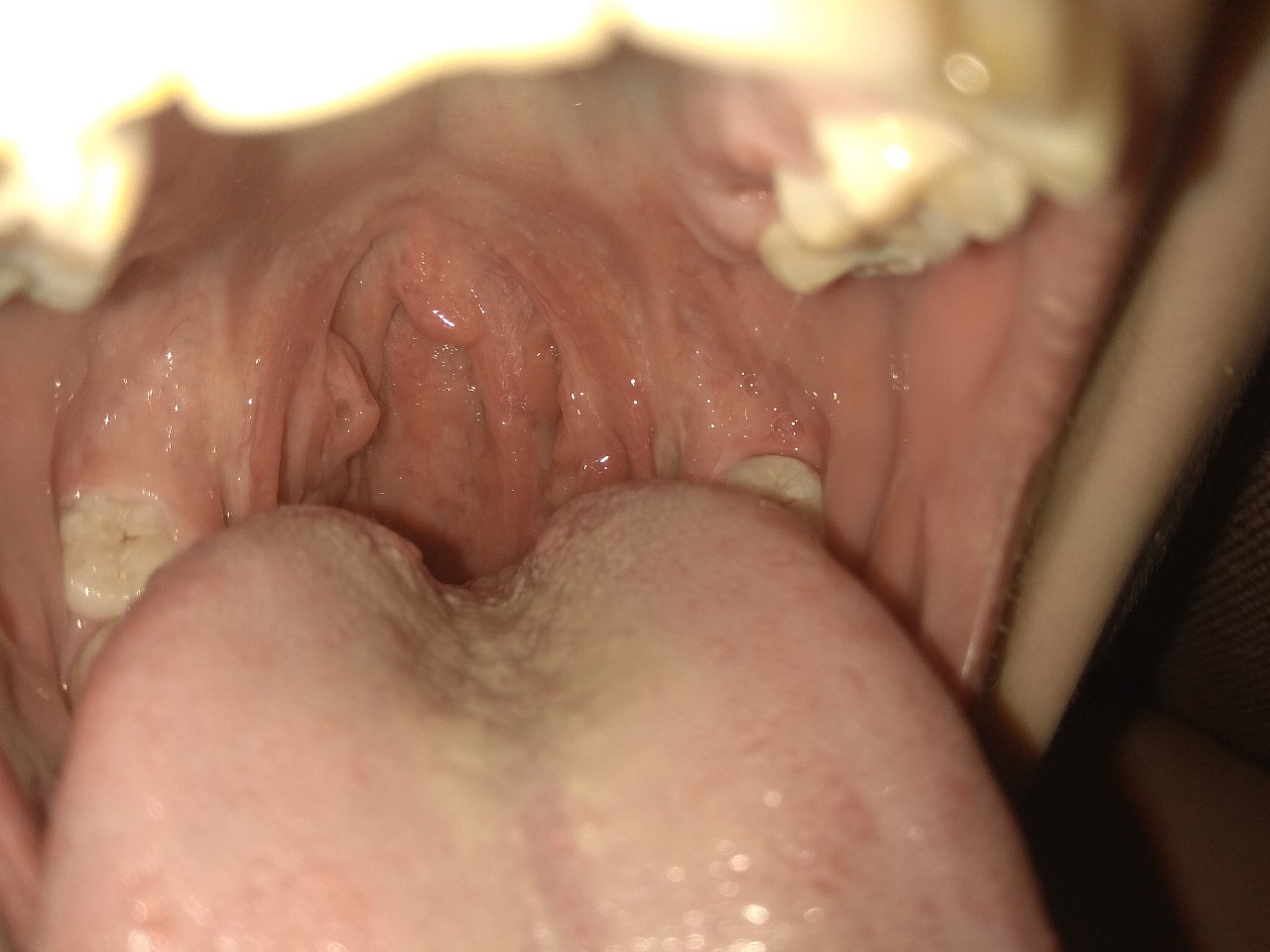
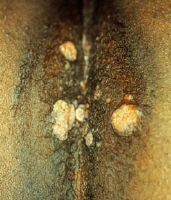
При кондиломатозах почти у половины женщин на входе в шейку матки возникают беловатые плоские кондиломы, которые обнаруживают во время плановых осмотров у гинеколога с кольпоскопированием. Белая окраска усиливается после обработки шейки матки дезинфицирующим средством.
Нередко внутренний эпителий половых органов становится единственным местом появления признаков болезни. Такие случаи представляют особую опасность, так как не позволяют обнаружить болезнь на ранних стадиях.
Пути попадания в организм и факторы риска
Для активизации в клетке вирусный агент должен попасть в организм одним из возможных путей:
- Половые контакты. Этот путь заражения служит путем передачи болезни в подавляющем количестве случаев. Возбудитель внедряется через эпителиальную ткань во время орального, анального или вагинального секса. Вопреки распространенному мнению, презерватив не гарантирует полной защиты от передачи болезни, поскольку вирус может перейти и с окружающих кожных покровов. Кроме того, заражение может произойти во время поцелуев.
- Контактно-бытовой путь. Поскольку возбудитель присутствует во всех физиологических жидкостях организма, женщина может получить болезнь при контакте с вещами индивидуального пользования больного: столовыми приборами, бельем, влажными банными халатами или полотенцами. Наличие возбудителя в слюне, моче, крови и сперме делает возможным заражение в общественном туалете, бассейне, сауне, транспорте. Этот путь заражения распространен мало, так как вирус в условиях внешней среды живет короткое время.
- Заражение ребенка от мамы. Попадание возбудителя происходит на последнем этапе родов при перемещении плода по родовым путям. Заражение от больной матери наступает не всегда, поскольку в крови малыша содержатся материнские антигены, попавшие в его кровоток. Но при значительном ослаблении иммунитета или обширных травмах кожных покровов такая вероятность существует.
- Самозаражение. Возможно перенесение возбудителя на другие части тела руками. Чаще всего такая картина наблюдается при бритье интимных зон или во время эпиляции.
Заражение происходит гораздо чаще, чем появляются клинические проявления, так как вирус присутствует почти у половины женщин. У большинства наблюдается носительство, которое определяется только при клинических анализах, но не вызывает симптоматики.
В связи с повышенной сексуальной активностью, резкое увеличение случаев заражения папилломавирусом человека приходится на промежуток с 17 до 28 лет.
Факторы, которые способствуют передаче возбудителя:
- раннее начало половой жизни;
- беспорядочная половая жизнь и отсутствие барьерной контрацепции;
- половые контакты с людьми, ранее перенесшими вирус папилломы человека или другие ЗППП;
- травмы слизистого эпителия и кожных покровов;
- дисбактериоз влагалища;
- эндометриоз;
- наличие хронических заболеваний;
- беременность, как период особого напряжения иммунной системы;
- ожирение;
- недостаток витаминов группы В и фолиевой кислоты;
- химиотерапия;
- патологии щитовидной железы и инсулинового обмена в организме.
Риску заражения способствует несоблюдение личной гигиены и плохие санитарные условия, в которых происходят сексуальные контакты.
Заражение происходит не всегда после контакта с возбудителем. При высоком иммунитете женщины вирус может быть растворен клетками-фагоцитами организма. И даже после внедрения патогенного агента болезнь может не начаться, если иммунная система будет сдерживать ее развитие. Купирование вируса иногда продолжается пожизненно.
После попадания в организм вирус мигрирует с кровотоком и попадает в клетки, где происходит вытеснение им ДНК хозяина и встраивание своей генетической нити. Новая генная программа обеспечивает беспрерывное деление клетки, что вызывает рост кондилома.
Диагностика
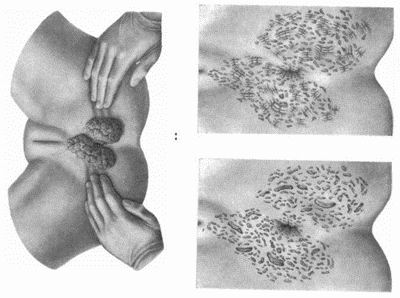
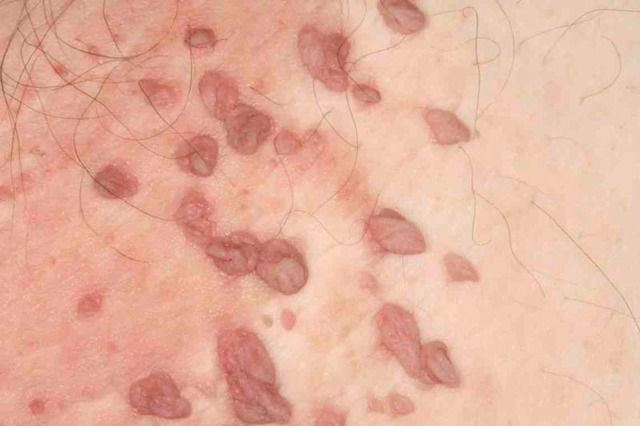
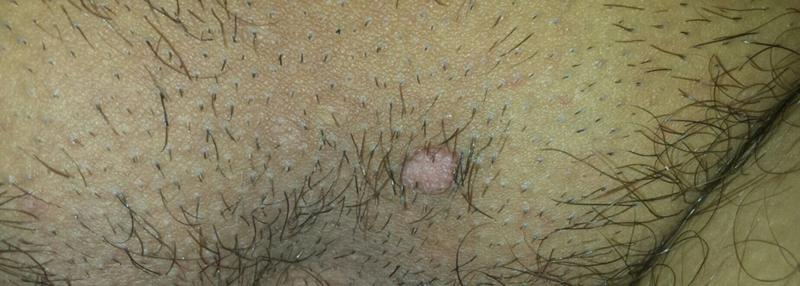
Врач-венеролог может поставить предварительный диагноз на основании первичного осмотра. Отличить кондиломы, растущие в результате заражения бледными трепонемами, от остроконечных кондилом, появляющихся на теле человека в результате инфицирования ВПЧ, можно, анализируя клинические проявления и локализацию наростов.

У широких кондилом она может быть общей и дифференциальной (отличительной по половому признаку). У мужчин и женщин новообразования могут появляться:
- в складках между ягодицами;
- в подмышечных впадинах;
- вокруг анального отверстия.
Осматривая женщин, венеролог обязательно обследует область больших и малых половых губ, вокруг мочеиспускательного канала, стенки влагалища, шейку матки, клитор. У мужчин широкие кондиломы растут на крайней плоти, на головке пениса, на уздечке под головкой полового члена, мошонке и вокруг мочеиспускательного канала. Поверхность папул бугристая и состоит из чешуек, покрытых серым клейким налетом.
Новообразования, в отличие от твердого шанкра, самостоятельно не исчезают. При отсутствии лечения они сильно разрастаются и расползаются. В запущенных стадиях кондиломы могут доходить до области пупка.
Дифференциальная диагностика (чем отличаются от других новообразований)
На определенном этапе новообразование трудно отличить от явления, которое называется папилломатоз. Он развивается тогда, когда одиночные остроконечные папилломы разрастаются и объединяются в одну большую группу.

Врач для постановки диагноза обязательно собирает анамнез. Опрашивает пациента о том, что предшествовало появлению большого нароста, как он формировался, сколько времени прошло с того момента, как больной заметил у себя проявления симптомов.
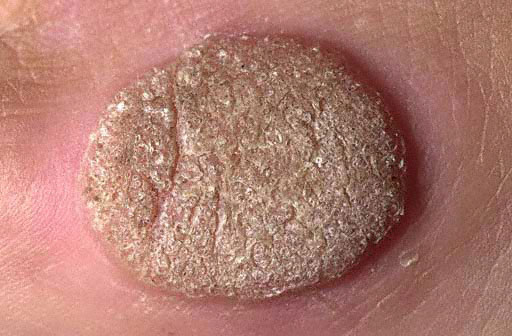
Как правило, остроконечные папилломы имеют отличительные этапы развития. На начальной стадии появляются не мокнущие папулы, а сосочковые наросты. Их рост сопровождается сильным зудом. По мере роста они объединяются и сливаются в группы, по форме напоминающие гребень петуха или цветную капусту. При отсутствии лечения поверхность больших новообразований покрывается налетом, имеющим специфический неприятный запах.
У женщин остроконечные папилломы чаще всего растут прямо у входа во влагалище, в вульве, на коже возле ануса. У мужчин они могут появиться на головке пениса, крайней плоти, наружном отверстии уретры, в области уздечки. Кожа ануса у мужчин редко подвергается атаке ВПЧ.

Суммировать все отличия и наглядно продемонстрировать их способна следующая таблица.
Плоские кондиломы у мужчин
Считается, что у 70% мужчин вирус в организме не задерживается, протекает транзитом и покидает организм, иммунитет справляется с ним. Симптомы проявляются у 15-20% мужчин.
Кондиломатоз у мужчин встречается единичный, множественный, сливной, на нескольких участках одновременно. При осмотре врач исследует гениталии и проводит обследование прямой кишки.
Наросты телесного цвета появляются у мужчин чаще всего:
- в аноректальной области
- на мошонке
- в мочевыводящих путях, вокруг уретры
- на теле пениса, в основании, в области уздечки, крайней плоти, головки
Кондиломы на пенисе удаляются аккуратно, местным использованием мазей и кремов с содержанием растительных кислот. Они разрушают образование изнутри, не затрагивая соседних здоровых тканей. Применяют ректальные свечи с подобным действием.
С нежной головки пениса кондиломы удаляются лазером, что безболезненнее агрессивных химических препаратов. Консервативная терапия с большими параметрами кондилом у мужчин, не показана, как и при начальной форме онкологического процесса.
Деструктивные методики результативно удаляют пострадавшие ткани. Удаление хирургическим путем применяется редко, из-за травматичности, долгой реабилитации, рубцевания. Но при онкологии это оптимальный способ широкого иссечения.
Самый нетравматичный вариант удаления – сочетание криодеструкции и плазменной коагуляции. По статистическим данным, у мужчин онкология, четко ассоциированная с ВПЧ, бывает значительно реже, чем у женщин. Поэтому программы мужского скрининга не так актуальны.
Проводятся в плане дифференциальной диагностики клинической формы проявлений. Например, кондилома вызвана ВПЧ или сифилисом.
Плоские кондиломы отмечаются при сифилисе 2 стадии. Самое частое перерождение плоских кондилом в онкологию у мужчин отмечено при поражении полового члена.
Анальный рак также чаще поражает мужское население. Отмечена связь анального рака и предрака с ВИЧ-инфицированием. Остальные места локализации являются источником заражения для партнера, вызывают зуд и дискомфорт, эстетический дефект.